日本人の約20%の人が「睡眠で休養が取れていない」、「何らかの不眠がある」などと回答するほど高い頻度で生じるのが不眠症を代表とする睡眠障害です。
質の良い睡眠をとることにより身体的に良好な影響を与えるだけではなく、心理的・精神的にも健全な影響をもたらしてくれます。
不眠症・睡眠障害に対してカウンセリングや心理療法でできることの可能性を提示しながら、悩まされている不眠症・睡眠障害に少しでも役に立てていただけるよう説明していきます。
もくじ
睡眠障害の種類
睡眠障害は、以下のように7つに大きく系統分類されており、約80種類ほどあります。
①不眠症
②睡眠関連呼吸障害(睡眠時無呼吸症候群)
③過眠症(ナルコレプシー、特発性過眠症など)
④概日リズム睡眠-覚醒障害群(睡眠相後退型、交代勤務型など)
⑤睡眠時随伴症群(夢中遊行、レム睡眠行動障害など)
⑥睡眠関連運動障害群(レストレスレッグス症候群など)
⑦その他の睡眠障害(諸病態・症状による睡眠障害)
睡眠時無呼吸症候群は、睡眠中に呼吸が止まる症状で、中年の男性に多く、約300万人が患っている近年増えてきている睡眠障害です。
過眠症は、夜寝ているにも関わらず日中に強い眠気が生じてしまう症状で、「やる気がない・弛んでる」と誤解を受けやすい睡眠障害です。
概日リズム睡眠-覚醒障害群は、体内時計が外界の24時間のリズムに同調できなくなり、眠りたい時間に眠ることができず、起きたい時間に目覚めることができなくなる睡眠障害です。
睡眠時随伴症とは、夜驚症、悪夢を見る、睡眠時遊行症(夢遊病)、レム睡眠中に夢に反応して寝言を話したり、ときに乱暴な動きをしたりするレム睡眠行動障害などに代表される睡眠障害です。
睡眠関連運動障害群は、むずむず足症候群(レストレスレッグス症候群:RLS)などによる症状が発症し、睡眠を妨害してしまうことで睡眠障害が起きる障害群です。
その他の睡眠障害には、騒音・温度・湿度など環境因性睡眠障害やてんかん、線維筋痛症によるものなどがあります。
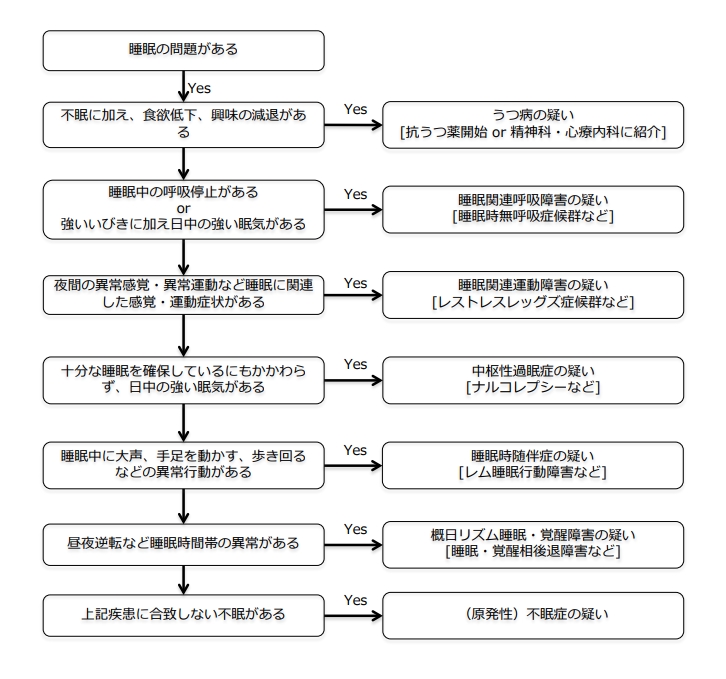
上図[引用:睡眠障害ガイドライン-国立精神・神経医療研究センター]
不眠症の種類
不眠症とは、良質な夜間の睡眠が充分取ることができないために仕事や学業などの日中の機能障害や生活の質(QOL)の低下が生じた状態を指します。
成人一般人口を対象とした疫学調査では、成人の約20%が夜間の睡眠困難(不眠症)を訴え、QOLの低下がみられるのは成人の約10%というデータもあります。
不眠症には4つの症状があり、単体もしくは複合的に症状が出ることがあります。
入眠困難
消灯して入眠するまでの時間は30分以内が一般的ですが、30分から1時間以上眠りにつけない不眠症のタイプを「入眠困難」といいます。
中途覚醒
眠りについても翌朝起床するまでの間、夜中に何度も目覚める不眠症のタイプを「中途覚醒」といいます。
早朝覚醒
通常(希望する起床時間)の2時間以上前に目が覚めてから、その後眠れない不眠症のタイプを「早朝覚醒」といいます。
熟眠障害
眠りが浅く、睡眠時間のわりに熟睡した感じが得られない不眠症のタイプを「熟眠障害」といいます。
日中の機能障害
上記のような不眠症により日中に機能障害として以下のような症状がでることがあります。
- 倦怠感
- 集中力の低下
- 注意散漫
- 記憶の障害
- 抑うつ気分
- 焦燥感
- 意欲低下
- 食欲低下
- 日中の眠気
- 仕事が手につかない
- 運転の危険性
- 緊張
- 力が入らない
- 頭痛やめまい
- 消化器症状
- 予期不安や不安
- 不眠恐怖
不眠は、身体疾患や精神疾患との合併率が高い特徴があります。
脳血管疾患、高血圧、糖尿病、肥満、心疾患、呼吸器疾患、消化器疾患、神経疾患、慢性疼痛などの身体疾患への関連性が報告されています。
精神疾患としては、うつ病、不安障害、摂食障害、双極性障害、適応障害などが関連していると報告されています。
DSM-5における不眠障害の診断基準
DSMとは、アメリカ精神医学会が出版している精神疾患の診断基準・診断分類で正式名称は「精神疾患の診断・統計マニュアル(Diagnostic and Statistical Manual of Mental Disorders)」といいます。
2013年(日本語版は2014年)に第5版である「DSM-5」が出版され、日本における不眠症においての診断基準にされています。
A.睡眠の量または質の不満に関する顕著な訴えが、以下の症状のうち1つ(またはそれ以上)を伴っている:
(1)入眠困難(子どもの場合、世話する人がいないと入眠できないことで明らかになるかもしれない)
(2)頻回の覚醒、または覚醒後に再入眠できないことによって特徴づけられる、睡眠維持困難(子どもの場合、世話する人がいないと再入眠できないことで明らかになるかもしれない)
(3)早朝覚醒があり、再入眠できない。
B.その睡眠の障害は、臨床的に意味のある苦痛、または社会的、職業的、教育的、学業上、行動上、または他の重要な領域における機能の障害を引き起こしている。
C.その睡眠困難は、少なくとも1週間に 3夜で起こる。
D.その睡眠困難は、少なくとも3カ月間持続する。
E.その睡眠困難は、睡眠の適切な機会があるにもかかわらず起こる。
F.その不眠は、他の睡眠-覚醒障害(例:ナルコレプシー、呼吸関連睡眠障害、概日リズム睡眠-覚醒障害、睡眠時随伴症)では十分に説明されず、またはその経過中にのみ起こるものではない。
G.その不眠は、物質(例:乱用薬物、医薬品)の生理学的作用によるものではない。
H.併存する精神疾患および医学的疾患では、顕著な不眠の訴えを十分に説明できない。
▼該当すれば特定せよ
・非睡眠障害性の併存する精神疾患を伴う、物質使用障害を含む
・他の医学的併存疾患を伴う
・他の睡眠障害を伴う
▼該当すれば特定せよ
・一時性:症状は、少なくとも1カ月持続するが、3カ月は超えない。
・持続性:症状は、少なくとも 3カ月以上持続する。
・再発性:1年以内に2回(またはそれ以上)のエピソードがある。
注:急性で短期間の不眠(すなわち、症状の持続は3カ月未満であるが、それ以外の頻度、強度、苦痛、および/または障害についてはすべて基準を満たす)は、他の特定される不眠障害とするべきである。
※上記診断は一例であり、DSMや睡眠障害ガイドラインの更新などにより変化する場合があるので担当医師の診断・指示に従ってください。
不眠症の分類
睡眠障害国際分類(ICSD)による睡眠障害の分類を以下に紹介します。
- 明確なストレスによって生ずる短期の適応障害性不眠症(一過性不眠症)
- 身体疾患による不眠
- 不規則な就床起床時刻や長すぎる昼寝など生活因子による不眠
- 精神疾患による不眠症
- 不眠恐怖から不眠の悪循環になる精神生理性不眠症
- 正常な睡眠がとれているにもかかわらず強い不眠感を訴える逆説性不眠症
- 小児期の悪夢による行動性不眠症
- 原因がわからない特発性不眠症
- 薬物または物質による不眠症
不眠症のメカニズム
ストレスモデルとSpielmanの3Pモデル
ストレスによって生じる一時的な適応障害性不眠症(一過性不眠症)はストレスがなくなったり、原因が消失すると不眠が改善することが多いと報告されています。
しかしストレスがなくなっても誤った睡眠習慣や性格、過敏性、家族歴、環境変化、不適切な治療などにより一時的不眠が慢性化し、長期的に不眠障害となる場合も少なくありません。
不眠症=ストレスだけではないことも多いんです。
不眠症を慢性化させやすくなる「Spielmanの3Pモデル」をご存知でしょうか。
ストレスに対する脆弱性や神経質、心配性などの性格、加齢、性差やホルモン(女性に不眠が多い)など不眠症の罹りやすさに関わる素因(体質)が関係する一つ目のP「Predisposing factor(前提要因)」といいます。
心配事や悩み、病気、痛み、痒み、頻尿、うつ病、薬剤の副作用、アルコールなどが第二のP「Precipitating factor(促進要因)」になります。
第1のPと第2のPが合わさって不眠症を発症し、次第に良くなれば適応障害性不眠症(一過性不眠症)として消失していきますが、これに第3のP「Perpetuating factor(永続要因)」が加わることで不眠症が慢性化し、治りにくくなると言われています。
この永続要因は
・やたらと早い時間帯から寝ようとする
・ベッドの中で眠れずに悶々と苦しい時間を過ごす
・昼寝をして睡眠リズムが崩れてしまう
などのような睡眠習慣により、寝室恐怖や不眠恐怖などを引き起こしてしまいます。
過覚醒モデル
睡眠中や起きているときの過覚醒が不眠症の生理学的変化として重要視されています。
交感神経の亢進による心拍数・代謝率・体温の上昇、HPA系の亢進、ノルエピネフリン分泌の増加が見られます。
体内の覚醒のしくみが頑張りすぎると不眠になりやすいということですね。
学習モデル
自転車をこぐという動作を繰り返し練習すると頭で考えなくても無意識的に足が動きます。
人間にはこういった「学習」する働きがありますが、条件付けによって学習が進み、不利益を被ることがあります。
就寝場所で覚醒することにより「就寝場所=覚醒」という条件付けで何度も繰り返し学習してしまうことで慢性的な不眠になってしまうことがあります。
認知処理モデル
出来事そのものよりも出来事に対する認知(考え方や価値観、捉え方)によって気分や感情が変化すると考えられています。
例えば、
- これぐらい眠れないとダメだと強迫気味になる
- 寝られないと明日への悪影響が大きいと過大に捉えている
- 眠れないと病気になると思い込んでいる
などのように認知(考え方や価値観、捉え方)によって自分への過度なプレッシャーや焦りにつながり、不眠を引き起こしてしまう可能性を高めてしまいます。
不眠症の原因と要因のまとめ
今までの不眠症の原因や要因をまとめると
- 短期ストレスと慢性的ストレス
- 悩み、問題、ライフイベント
- 神経質、気にしてしまう、完璧主義などの性格
- 体の症状や病気によるもの
- うつなどの精神疾患によるもの
- 生活習慣の乱れ
- 誤った睡眠習慣
- 睡眠への誤った認知(考え方や価値観、捉え方)
- 寝室恐怖や睡眠恐怖
- 条件付け学習によるもの
- プレッシャーや焦り
- 薬剤や摂取物によるもの
などが関連しており、その内容に加えて
- 睡眠環境(ベッド、枕など)
- 時差ボケ
- 昼夜逆転
- 食事
- パソコンやスマホ
- 運動不足
- 夜に覚醒してしまう習慣
- 時代の変化による多種多様な影響
なども不眠症に関連する原因や要因となる場合があります。
時代の変化による多種多様な影響として睡眠時間が1960年と比べて約1時間減少している調査結果を引用して紹介します。
NHK 放送文化研究所が行っている 5 年ごとの国民生活時間調査によると、日本人の平均睡眠時間は 1960 年では 8 時間13 分であったのが、2005 年には 7 時間 22 分と約 1 時間短縮した。就床時刻についても、1960 年では平日 22 時に就床している人が 66%みられたが、2005 年には 24%に減少している。同様の結果は、平成 18 年(2006 年)の社会生活基本調査でも得られている。同調査の結果では、日本人の睡眠時間は平均 7 時間 42 分と NHK の国民生活時間調査よりも若干長めだが、やはり、過去 20 年間にわたり減少を続けていることが示されている
睡眠障害ガイドライン
不眠症の治療
病院やクリニック、担当医師により異なる場合がありますが、生活習慣や環境の改善、睡眠に対する正しい教育的指導を行っても効果がない場合は睡眠薬による薬物療法が代表的な治療です。
以前より副作用への配慮がなされてきている薬剤も増えてきています。
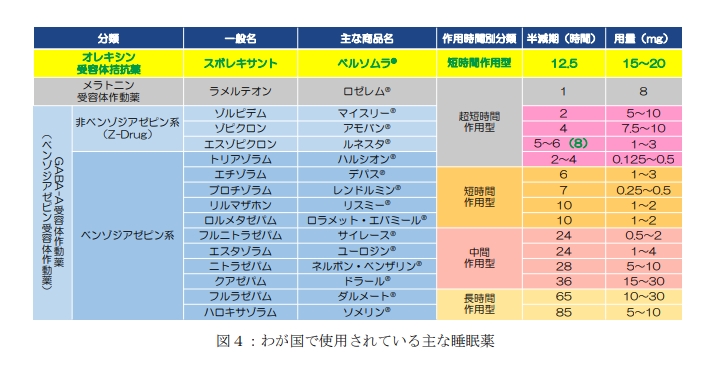
上図[引用:睡眠障害ガイドライン-国立精神・神経医療研究センター]
近年、カウンセリングや心理療法による効果がエビデンスとして科学的根拠を伴って発表されることが増え、薬物療法と併用もしくは心理療法のみでの治療も行われています。
不眠症に対するカウンセリングと心理療法を説明する前に「睡眠障害の診断・治療ガイドライン第3版」から不眠への対処や睡眠衛生教育として治療につながる情報を紹介します。
①睡眠時間は人それぞれ、日中に眠気で困らなければ十分
(8時間にこだわらない、年を取ると必要な睡眠時間は短くなる)
②刺激物を避け、眠る前には自分なりのリラックス法を(
就床前のコーヒー・タバコは避け、リラックスできる音楽、ぬるめの入浴、香り、筋弛緩トレーニング)
③眠たくなってから床に就く、就床時刻にこだわりすぎない
(眠ろうとする意気込みが頭をさえさせ寝つきを悪くする)
④同じ時刻に毎日就床(早起きが早寝に通じる、日曜に遅くまで床で過ごすと、月曜の朝がつらくなる)
⑤光の利用でよい睡眠(目が覚めたら日光を取り入れ、体内時計をスイッチオン、夜は明るすぎない照明を)
⑥規則正しい3度の食事、規則的な運動習慣(朝食は心と体の目覚めに重要、夕食はごく軽く、運動習慣は熟眠を促進)
⑦昼寝をするなら、15時間前の20~30分(長い昼寝はかえってぼんやりのもと、夕方以降は昼寝をしない方が良い)
⑧眠りが浅いときは、むしろ積極的に遅寝・早起きに(寝床で長く過ごしすぎると熟眠感が減る)
⑨睡眠中の激しいイビキ・呼吸停止や足のぴくつき・むずむず感は要注意(背景に睡眠の病気、専門治療が必要)
⑩十分眠っても日中の眠気が強いときは専門医に
⑪睡眠薬代わりの寝酒は不眠のもと
⑫睡眠薬は医師の指示で正しく使えば安全(一定時刻に服薬し就床、アルコールとの併用をしない)
※病院やクリニックに通い、主治医がいらっしゃるケースではカウンセリングを行うこと、併用することを主治医に伝え、許可を得てはじめてカウンセリングを行うことができますのでご了承ください。
不眠症のための認知行動療法(CBT-I)
不眠症・睡眠障害で科学的根拠に基づいたエビデンスやメタ解析が最も多い心理療法が認知行動療法(CBT)です。
その認知行動療法(CBT)の中でも不眠症・睡眠障害の認知理論と行動理論に基づいて解消することを目的にした治療法を「CBT-I」といいます。
cognitive behavioral therapy for insomniaの略名で、insomniaは不眠症、cognitive behavioral therapyは認知行動療法を指し、不眠症のための認知行動療法という意味になります。
CBT-Iは、睡眠を妨害するような生活習慣や悩み事、思い込み、認知やからだに染み付いた癖を見直し、再学習を行い適切な睡眠習慣を取り戻す方法です。
不眠症患者の70-80%に有効であると報告(Morin,1999)されており、効果の維持や予防効果は睡眠薬以上といわれています。
不眠症のための認知行動療法(CBT-I)のセッションには自己紹介、治療構造の説明、病歴聴取と問題点の整理、認知行動療法の説明を行った上で以下のセッションがあります。
①毎日の睡眠の状態をチェックするために睡眠ダイアリーをクライエントが毎日記録するホームワークを行います。
②不眠症の基礎知識の説明と理解を行います。ストレスがきっかけとなった不眠がストレスがなくなっても慢性的な不眠症がある場合があります。それはからだが条件付けられた学習を行った結果だと知ることが大切です。その他に体温リズムと眠気の関係、睡眠段階と年齢の関係、光と体内時計、日中の活動と睡眠の関係性、不眠を維持する3つの特徴、好循環と悪循環、薬物療法の効用と慢性服用の悪循環、適切な睡眠環境などの説明が行われます。
③漸進性筋弛緩法(ぜんしんせいきんしかんほう)という筋肉の緊張を緩ませる手法を用います。
④ホームワークでの活動の検討や臥床時間の調整、トラブルシューティングを行う「睡眠スケジュール法」を行います。
⑤総睡眠時間と睡眠効率の算出と睡眠スケジュール法の調整を行います。
⑥不眠ループを断ち切るために治療を振り返り、終結と再発予防の提案、おさらいなど行います。
⑦治療前後のアセスメント
刺激制御法
不眠が続くと寝室や布団、ベッドなどが恐怖の対象や覚醒する場所という条件付学習を行ってしまい、慢性的な不眠症になってしまうことがあります。
その悪循環からリラックス・快眠という条件付学習を行うことにより不眠の治療を行う心理療法です。
①眠くならない限り布団やベッドに入らない
②寝床は睡眠とセックス以外では使わない
③眠れなければ寝室以外の場所へ行く
④いくら眠れなくてもこのルールを守ること
⑤睡眠時間に関わらずいつも同じ時間に起きること
⑥日中は昼寝や居眠りをしない
などのルールを守ることにより、より良い睡眠を促し、繰り返し学習できるようにしていきます。
ポイントは、Ⅰ.眠たい時以外は眠らない、Ⅱ.休日も同じ時間に起きる、Ⅲ.10~15分待っても寝れないときは起きて別の部屋へ行くなども守ることです。
刺激制御法は、繰り返し学習していくことが大切なので一週間以上はやらなければ意味がありません。
睡眠制限療法
眠れないときには、少しでも長く眠ろうとして、床にいる時間が長くなりがちです。その結果、不眠意識が強まり、症状が増長します。
就寝時刻と起床時刻をあえて設定して、睡眠を調整するのが「睡眠制限療法」です。
例)夜11時に床につくが、深夜3時くらいにようやく寝れて睡眠時間は4時間だった。
⇒あえて深夜3時くらいに床に入る
⇒5日間連続で、寝床にいる時間の90%(3時間36分)以上眠れるようになったら、就寝時刻を早める
⇒深夜2時45分に床に入る
⇒睡眠効率90%以上になると床に入る時間を15分早くする
睡眠時間の変更は、
- 睡眠効率90%以上:就寝時間を15分早くする
- 睡眠効率85%~90%以上:変化なし
- 睡眠効率85%以下:就寝時間を遅らせる
のように変化させていきます。
リラクセーション法
リラクセーション法は、ストレス反応を低減させ、リラックス反応を誘導し、心身の自律機能が回復することが医学的有効性も確認されてきています。
漸進的弛緩法、誘導イメージ療法、バイオフィードバック、自律訓練法など様々な方法があります。
漸進的筋弛緩法・・・筋肉の緊張と弛緩を繰り返し行うことにより身体のリラックスを導く方法
誘導イメージ療法・・・ネガティブや暗く辛い気分から楽しいイメージに意識を向けてリラックスしたり、自由にでてきたイメージを展開しながら介入するフリーイメージ療法などがあります。
バイオフィードバック・・・脳波計で脳波を測定しながらリラクゼーション技法を実施しながら、リアルタイムでモニターに映る脳波を確認させ、α波が出現している状態を認識してもらいます。その状態を維持したり、自然に出せるように訓練をすることで、リラックス状態を自分で作り出せるようにしていくわけです。
自律訓練法・・・7つの公式を順に心の中で繰り返し唱え、自己催眠状態になり、疲労回復、ストレス緩和、仕事や勉強の能率向上、抑うつや不安の軽減などの効果があります。
認知再構成法
不眠症につながる認知(考え方や価値観、捉え方)のかたよりを理解し、修正や妥当な認知へ変容させていく心理療法です。
認知のかたよりとは、以下のようなものがあります。
・0か100か(白黒思考)
・すべき思考
・行き過ぎた一般化
・マイナス化思考
・結論の飛躍
・拡大解釈と過小解釈
・感情の理由付け
・個人化
・レッテル貼り
・否定的な予測
・心を読む
・トンネル思考
問題解決技法
日常生活の悩み事や問題がストレスになったり、そのことで頭がいっぱいになり、ぐるぐる考え続けてしまう場合、問題を整理し、解決もしくは軽減していくために行動していく技法です。
自分が上手く行動するために自己分析からシナリオを組み、実践行動の試行錯誤を繰り返すことにより問題解決を目指します。
不眠につながる問題を考えてばかりでは進まない時には、必要な行動主体の技法です。
カウンセリング
様々な心理療法を行っていく上でベースになる心理療法です。
信頼関係(ラポール)を構築しながら受容的態度で接する中で不眠症による苦痛の軽減や気づきなどが得られます。
睡眠恐怖・寝室恐怖に対するアプローチ
寝られない時間の苦しみや眠れない恐怖、予期不安や不安に対して、カウンセリングや様々な心理療法によって軽減、改善させていきます。
おわりに
不眠症を改善、寛解していくには、
①睡眠の正しい知識を知り活かす
②必要に応じて薬も使う
③ストレスに対するアプローチ
④不眠の癖を快眠の癖にしていく学習を行う
⑤過覚醒を起こさないようにする
⑥問題や悩みはできるだけ軽減・解決に向けて動く
⑦プレッシャーや焦りが出にくい仕組みづくり
⑧リラックス感覚の学習を行う
⑨認知のかたよりに気づき必要なかたちへ修正していく
などが挙げられます。
地道に続けて繰り返していく中でからだも以前のような睡眠を再学習します。
カウンセリングや心理療法を用いる事によって長期に渡ってその心地良い睡眠を持続させることが期待できます。
当カウンセリングでも上記の心理療法やカウンセリング技法によって不眠症を改善、寛解していくサポート・介入を行っております。
また「寝る直前のセッション」という特殊なカウンセリングも行っていますが、詳しくは直接お聞きください。
何より皆様の睡眠に活かしていただければ幸いです。
■参考文献・サイト
不眠症に対する認知行動療法マニュアル 日本睡眠学会教育委員会
睡眠障害の対応と治療ガイドライン 第3版 内山真
睡眠障害ガイドライン-国立精神・神経医療研究センター
標準的神経治療:不眠・過眠と概日リズム障害 日本神経治療学会

記事監修
公認心理師 白石
「皆様のお役に立つ情報を提供していきたいと思っています」
全国どこからでも専門的なカウンセリングと心理療法を受けることができます。
一度限りですが「10分無料電話相談」ができます。ミスマッチの回避や自分に合う相談先かどうかを判断することなどにお使いください。(メールではなく直接お電話ください)
電話番号:090-2862-4052
メール:mail@s-counseling.com










